呼吸リハビリテーション-7
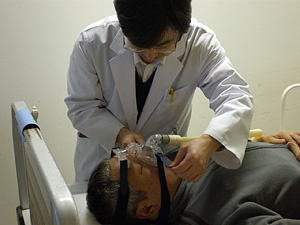
在宅人工呼吸は、十分な換気(息を吸ったりはいたりすること)ができず、高CO2血症を呈する患者さんに導入されます。以前は気管切開による気管切開下人工呼吸が主でしたが、最近では、気管切開しないでマスクを使用した非侵襲的陽圧換気療法(noninvasive positivepressure ventilation:NPPV)が主流となっています。特に、呼吸器系疾患ではほぼ全例がNPPVにより在宅人工呼吸管理されていると考えても良いと思います。
在宅NPPVには、神経筋疾患では従量式も多用されますが、呼吸器疾患では、bilevel PAPという人工呼吸器が最もよく使われています。
Ⅱ型慢性呼吸不全は、夜間睡眠中、特にREM睡眠期にくりかえし低換気を生じ、高CO2血症が助長され、CO2に対する呼吸中枢の化学感受性が鈍化し、昼間覚醒時の高CO2血症を招くと考えられています。NPPVによる睡眠中の換気補助で夜間睡眠時の高CO2血症を是正できれば、CO2に対する呼吸中枢の化学感受性が回復し(CO2のresetting)、昼間覚醒時のPaCO2も低下することが知られています。
NPPVによる換気補助は肺内病変の少ない神経筋疾患や肺結核後遺症に対してきわめて有効にはたらきます。長期導入後、血液ガス等の生理学的指標、臨床症状、生活の質、生存率の改善、および入院回数・日数の著しい減少が報告されています。COPDでも多くの報告で明らかにQOLが改善し、在宅NPPV導入後に急性増悪の重症度と頻度が減少する傾向にあり、入院日数も減少することが判明しています。
ICUあるいはRCU等の施設において管理されるレベルのCOPD急性増悪時のNPPVに関しては、換気補助を用いない従来の治療に比べ、気管内挿管される率が低下し、その結果として死亡率が著しく減少することが判明しています。また、呼吸器病棟で管理できる程度のCOPD急性増悪おいても、早期にNPPVを用いることで、気管内挿管される率や死亡率が減少することが報告されています。
慢性期NPPVの導入では、1週間程度で昼間に2時間連続でNPPVができるように指導します。その後、夜間導入期に移り、就寝時からできるところまでNPPVを行なっていただきます。たいてい1週間程度で翌朝まで継続できるようになります。全睡眠時間を通して、SpO2が90%以上となるよう酸素投与量を調整します。上手に一人でマスクの装着や人工呼吸器の扱い・メンテナンスができるようになったら退院し在宅でのNPPVに移行できます。
慢性呼吸不全の患者さんおよび御家族へ
国立病院機構南京都病院の呼吸管理スタッフは、日本で最も早くから、日本で最も多くの患者さんに、NPPVを用いた治療を提供してきています。安心してお気軽にご相談をいただければと思います。