筋萎縮性側索硬化症
概要
筋萎縮性側索硬化症(ALS:Amyotrophic Lateral
Sclerosis)は、身体を動かす神経系が次第に壊れ(変性し)自分の意思では体を動かすのが困難となる病気です。
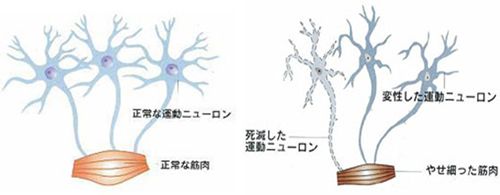
我々が自分の意思で手足口などの筋肉を動かすためには、まず大脳の運動神経細胞(上位運動ニューロン)が指令を出します。その神経細胞は、口などでは脳幹、手足では脊髄まで伸びており、それぞれ脳幹・脊髄に存在する次の神経細胞(下位運動ニューロン)に筋肉を動かすための信号を受け渡します。下位運動ニューロンは実際に動かすべき筋肉にまで伸びており、伝わった信号を用いて筋肉を収縮させます。すなわち、2つの神経がリレーして、脳から最終目的地である筋肉に動かすための信号を送ります。ALSは、上位運動ニューロンと下位運動ニューロンの両者が徐々に壊れていく病気です。その原因は未だよく分かってはいません。
有病率は、10万人に約10人で、男性に約1.5倍多くみられます。発症年齢は40歳以降が多く、50-70歳にピークが見られます。最近では高齢化に伴い、80歳以降の発症も見られるようになりました。ほとんどが遺伝とは無関係な孤発発症ですが、家族内で発症する家族性筋萎縮性側索硬化症も約5%に見られ、いくつかの原因遺伝子が発見されています。
(下図:上位・下位運動ニューロンの図)
LTTプログラム委員会: ALS/ LIVE TODAY FOR TOMORROW
症状
古典型ALSと呼ばれるタイプでは、四肢いずれかの筋力低下と筋肉の萎縮から始まり、次第に反対側や他の領域に症状が広がっていきます。喉の筋肉や呼吸をする筋肉に病気が及ぶと、飲み込み難さ(嚥下障害)や呼吸筋麻痺が生じます。古典型以外にも、嚥下障害から始まるタイプもあります。運動症状の他に、認知症を合併する場合もあります。
手足などの自分の意思で動かせる筋肉(随意筋)では症状が進む一方で、心臓の筋肉、胃腸などの自分の意思で動かせない筋肉(不随意筋)の障害は認められません。また、末期に至るまで障害されにくく、陰性症状とよばれるものに、眼を動かす筋肉(外眼筋)の障害、尿・便をためるための括約筋の障害、感覚の障害があります。また、床ずれも起こりにくいとされています。基本的には、認知機能も保たれるので、運動機能だけが障害される疾患と言えます。これらの症状が進行した場合、起立不能となり、嚥下障害による栄養摂取・水分摂取の困難、呼吸筋麻痺による呼吸困難が生じることとなります。
診断
ALSに特異的な診断法は確立されていないため、
①症状(診察所見)
②筋電図検査
③画像検査
④他の疾患の除外
に基づいて総合的に判断されます。その中でも、筋電図検査によって運動ニューロン障害を証明することは極めて重要です。また、有効な治療法が確立している他の疾患を除外することが、何よりも重要となります。そのために、髄液検査や神経・筋生検等の検査が行われることがあります。
治療
現在ALSに対して承認されている薬剤は、リルゾール(内服)、エダラボン(内服・点滴)があり、ALSの進行を遅らせる効果が報告されています。しかし、ALSの進行を完全に止める治療法や改善させる治療法は現在のところ確立されていません。そのため、筋力低下により生じる様々な問題点に対する補助療法、緩和療法、コミュニケーションツールの導入等が重要になります。
筋力低下が生じても、できるだけ残っている機能を維持し、生活の質を保っていくために、リハビリテーションが行われます。注意点として、ALSでみられる筋力低下や筋萎縮は、加齢による力の衰えとは異なり、筋力トレーニング等では回復しません。そればかりか、過度のリハビリテーションは残っている筋肉自体を痛めてしまい、さらに運動機能の低下を招いてしまう危険性があります。もちろん、正しい方法で行うリハビリテーションは運動機能の維持に非常に重要なので、主治医やリハビリテーション担当者等の専門家からの指導の下、行うように心掛けましょう。
ALSでは、食物を噛んだり、飲み込んだりするために必要な舌・のどの筋肉の筋力も徐々に低下するため、次第に十分な栄養、水分を口から摂ることが困難となってきます。一方、栄養吸収に必要な消化管機能は保たれるため、腹部表面と胃を直接チューブでつなぎそこから点滴のように流動食を注入する「胃瘻」という方法によって栄養・水分摂取を維持することが可能です。
さらに重要な問題として呼吸筋麻痺による呼吸困難があります。ALSでは、肺自体には異常は有りませんが、息を吸っては吐くという運動が困難となってきます。そのため、麻痺による呼吸困難を解決するには、人工呼吸器による呼吸運動のサポートが必要となってきます。人工呼吸器は大きく分けると「非侵襲的人工呼吸器」と「侵襲的人工呼吸器」の2つに分類することが出来ます。「非侵襲的人工呼吸器」はマスク型の人工呼吸器で気管切開などの処置を必要とせず、症状の軽い間は夜間のみ使用するなど、付け外しが簡単にできるタイプの人工呼吸器です。症状の進行により呼吸筋の筋力低下がさらに進むと、このタイプの人工呼吸器では十分な換気や痰を排出することが困難となり、「侵襲的人工呼吸器」が必要となってきます。その場合には、喉に小さな穴を開け、肺への通路である気管に人工呼吸器と接続するためのチューブを直接挿入することになります。その場合、声を出すことは不可能となり、音声に替わるコミュニケーション法が必要となります。
また、変化していく症状に伴う苦痛に対する緩和処置や、適切なコミュニケーション法の選択・導入も、生活の質を向上させるために重要な治療です。
以上に挙げた「胃瘻」、「非侵襲的人工呼吸器」、「侵襲的人工呼吸器」等の補助療法は、患者さんの生き方を左右する重大な問題です。一律に行うものではなく、各々患者さんご自身が自らの生き方を考え、ご家族や医療従事者と共に十分に検討したうえで、何を望み、何を望まないのかを選択し、しっかりサポート体制を整えて導入していくことが大切なことは言うまでもありません。
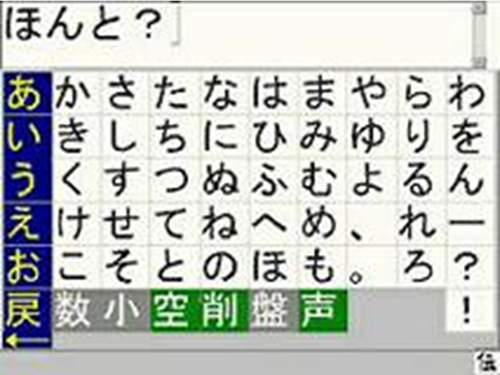
(下図:コンピュータを用いたコミュニケーションツールの一例 伝の心)
南京都病院での取り組み
当院の脳神経内科では、ALSの診断だけに終わるのではなく、症状の進行度に併せて必要な治療を、患者さん・ご家族と相談しながら決定し行っています。また、熟練したスタッフを持つ当院の呼吸ケアセンターと連携し、必要に応じて安全に非侵襲的人工呼吸器、侵襲的人工呼吸器を導入し、在宅介護への移行を支援しております。京都府ではALSを含む神経難病を対象に、在宅介護を行っている介護者の休息(レスパイト)を目的とした一時入院事業(レスパイト入院:年間60日まで)を行っており、当院もこの事業に参加しております。
また、当院は神経難病専門病棟をもち、ALSの各症状に応じた治療・ケアを提供しております。加えて、入院及び外来患者さんを対象に、理学療法士、作業療法士、言語療法士による個々の症状に応じたリハビリテーションを行っております。特にコミュニケーションツールは、患者さんの意思を伝える重要な手段ですので、オーダーメイドの対応に努めております。
