パーキンソン病
パーキンソン症候群はこちらへ概要
パーキンソン病は、脳幹の中脳にある黒質のドパミン神経細胞が選択的に減っていく疾患です。この神経細胞は、自分の意思で行う運動の調節に関係しているため、脳卒中に見られるような筋力低下ではなく、一つ一つの動きがスムーズに開始できない、本来あるべきスピードで動かせない、体のバランスが悪くなるといった運動症状が出現します。
50歳以降に発症することが多く、年齢と共に有病率は増加します。10万人に150人前後、65歳を超えると100人に約1人と言われています。9割以上の方は、孤発性といわれ、基本的には遺伝することはありません。但し、一部の方、特に若年で発症する人の中に、家族性に発症するタイプもあります。
なぜ黒質の神経細胞が減っていくかについては完全には解明されていません。しかし、少なくなった神経細胞の働きを補う治療法であるドパミン補充療法が比較的よく確立しており、症状の改善、すなわち生活改善が期待できるようになっています。
一方で、パーキンソン病によく似た症状を示す別の病気も複数存在します。それらの病気はパーキンソン症候群と呼ばれ、パーキンソン病とは治療法や薬の効果が異なっています。
従って、パーキンソン病やパーキンソン症候群を疑われた場合には、正確な診断と治療法の選択が必要になります。
症状
初めて気付く症状として、ふるえ、歩行障害、手指の不自由さが挙げられます。パーキンソン病の症状は、①運動症状と②非運動症状とに分けられますが、診断に重要な4つの運動症状は、「振戦」、「筋強剛」、「動作緩慢・無動」、「姿勢反射障害」です。
①運動症状
-
振戦:
典型的には、意識をせず安静にしている時に、規則正しく生じるふるえで。初期の頃は左右差があることが多く、手・足などで見られます。特に手指に見られるものは、「丸薬をを丸めるような」と表現され、動作によってこのふるえは軽減しますが、安静に保っていると再び生じてくるのが特徴です。
-
筋強剛:
自覚症状ではなく、自分で気付くものではありません。診察の際に医師が確認する症状です。脱力している筋肉を別の人が伸ばす時に感じる抵抗で、筋緊張の高まりを反映しています。
-
動作緩慢・無動:
文字通り、動作が遅くなったり、自分で動くことが減少したりすることを表します。「皆と歩いていて一人だけ遅れてしまう」、「ボタンをはめるのが遅くなる」、「歯磨きをする動作がゆっくりになった」、「お米を研ぐのがぎこちない」などの自覚症状として表れます。
-
姿勢反射障害:
正常では、立っている際には、前後左右にバランスをとり簡単には倒れないように保っていますが、この機能が障害されます。「立ってズボンがはけなくなる」、「高いところの物を取ろうとして後ろ向きに倒れる」、「椅子から立ち上がろうとしても何度も座り込んでしまいなかなか立ち上がれない」などの症状が現れます。症状が強い場合には、突進現象(一旦動き出すと踏みとどまりにくい、どんどん加速してしまい、「下り坂を歩くと、小走りになって転倒しそうになる」)として気付かれます。
②非運動症状
-
自律神経症状:
消化管の蠕動は自律神経によって調節されており、便秘は9割以上に認められる症状で、緩下剤の服用が必要になる場合が多く認めらます。発汗の異常、頻尿(特に夜間)、立ちくらみ(起立性的血圧)も、しばしば認められます。便秘には緩下剤や酸化マグネシウム、頻尿には過活動膀胱治療薬、起立性低血圧には昇圧剤を使用します。
-
睡眠障害:
眠りにつきにくい、途中で何度も目が覚めると言った症状がでることがあります。これ以外にも、レム睡眠行動異常と呼ばれる、「眠っている最中に、夢の内容がそのまま声に出てしまう、手足の動きに出てしまう」という症状や、むずむず脚症候群と呼ばれる、「安静にしていると足がむずむずして動かさずにはいられない」といった睡眠に関連した症状が合併することがあります。これらの症状を治療することは、日中の生活の質の改善につながります。
-
精神症状:
気力の低下、気分の落ち込み、自発性の低下などの症状が出ることがあります。これらの症状は、一見パーキンソン病と無関係に見えるため、医師に伝えず一人悩まれている場合も有りますが、効果的な治療法がある症状も有りますので、主治医にご相談されることをお勧めいたします。
診断
①症状(診察所見)、②画像検査、③抗パーキンソン病薬の効果の有無、④他の疾患の除外、に基づいて行います。
パーキンソン病に比較的特異的といわれる画像検査に、心筋MIBGシンチグラフィーがあります。この検査は、心臓における自律神経の障害を調べる検査で、約9割のパーキンソン病の患者さんで経過中陽性になるとされています。(写真参照)
心筋MIBGシンチグラフィー
-
正常
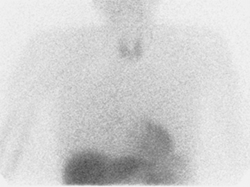
-
パーキンソン病
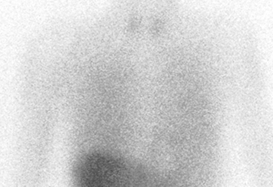
また、ドパミン神経が実際にどの程度減っているかどうかは、DATスキャンという画像検査で調べることができます。
パーキンソン病と同様の症状が出る病気は、パーキンソン病以外にも多数有ります。まず、パーキンソン症候群に含まれる進行性核上性麻痺、大脳皮質基底核変性症、多系統萎縮症、レビー小体型認知症といった疾患との鑑別が必要です。また、比較的多いものに、内服薬による副作用があります。抗精神病薬、胃薬、むかつき止め、抗うつ薬の一部のものは、パーキンソン病に似た症状を生じることがあります。特に、初めて受診される際にはお薬手帳を持って受診されることが重要です。それ以外にも、頭部MRI、脳血流検査、脳波、血液検査などが必要になる場合があります。特に、レビー小体型認知症では、病初期はパーキンソン病と診断されながら、その後の経過中に特徴的な所見、症状が出現してくるため、診断後も注意深く経過を見ていくことが必要です。
治療
日本神経学会パーキンソン病治療ガイドライン(2018)に基づいて、患者さんの年齢、運動症状の程度、合併症により薬剤の種類が決められます。
基本的には、減少した神経細胞からのドパミン量を増やすための薬剤が使用されます。現在日本で使用されている薬剤は下記の様に分類され、各々複数の薬剤があります。それぞれの薬剤には特徴があり副作用を軽減するためにも、決められた服薬パターンで規則正しく服用することが症状の安定に重要です。自己判断で、余分に服用したり、中断したりすることは重大な副作用につながることがあり、非常に危険です。症状の進行によっては、薬の切れ目(ウエアリング・オフ)、動ける時・動けない時が周期的に出現(オン・オフ)するなどが生じてきますので、症状の変化を薬効表に記録し主治医と相談の上、薬剤を調整していくことが重要です。最近は、体内の薬物濃度をなるべく一定に保ち副作用の軽減を目指した1日1回の持続型薬剤や皮下注射・貼り薬タイプといった服薬しづらいオフの際にも利用しやすい薬剤も使用可能となっており、患者さんによっては良い効果が期待できます。
-
レボドパ :
体内で変換されてドパミンになる。
-
ドパミン受容体作動薬(アゴニスト):
ドパミン様の作用を持つ。
-
MAOB阻害薬:
脳でのドパミンの代謝を抑制し効果を持続させる
-
COMT阻害薬:
血液中のドパミンの代謝を抑制し効果を持続させる
-
抗コリン薬:
ドパミン減少によるアセチルコリンのバランスを取る。
-
グルタミン酸受容体遮断薬:
ドパミンの放出を促す。
-
抗てんかん薬:
ドパミン量増加、MAO・COMT阻害作用など
-
ノルアドレナリン前駆体:
減少しているノルアドレナリンを補う。
-
アデノシンA2A受容体拮抗薬:
ドパミンを介さない調節薬
これらの薬剤でも症状を十分にコントロールできない場合には、デバイス治療である①レボドパ・カルビドパ空腸内持続投与、②深部脳刺激、③ホスホレボドパ・ホスカルビドパ持続皮下注、が適応になることがあります。①、②は導入可能な施設へご紹介し、③は当院でも導入が可能です。
経過中に生じうる症状
パーキンソン病の治療が長くなってくると、以下のような様々な問題が出てくる場合があり、個別の対応が必要になります。
-
*
ウェアリング・オフ【薬効が短くなり、次の内服までに動きが悪くなる】
-
*
オン・オフ【内服時間と関係なく、薬効が急に切れたり出たりする】
レボドパの投与法変更や、ドパミンアゴニスト・MAOB阻害薬・COMT阻害薬の併用で対応します。 -
*
ジスキネジア【意図に反して手足や身体が勝手に動く】
薬効が過大になるタイミングで生ずる「ピークドース・ジスキネジア」が大半ですが、薬効が切れるタイミングで生ずる「エンド・オブ・ドーズ・ジスキネジア」のこともあります。症状が強い場合には、塩酸アマンタジンの投与や薬剤調整が必要になります。 -
*
幻視【見えるはずのない所に人や虫、模様などが見える】
通常は現実ではないという自覚があり苦痛にならないことが多いですが、自覚がない幻視の場合には、治療薬の減量、変更が必要になります。 -
*
認知機能の低下
当初は、思考・判断の遅さ、動作に関する障害が目立ちますが、病気が長くなってくるに従って、もの忘れがでてくることがあります。パーキンソン病では脳内でアセチルコリンという記憶に関連する物質が減ることが知られています。治療薬である抗コリン薬はアセチルコリンの働きを抑えることから、高齢の患者さんでは投与を控えた方がよいです。
日常生活上の注意
-
1.規則正しい服薬
-
2.脱水に注意:自律神経症状として便秘が多いことに加え、消化器機能の低下は抗パーキンソン病薬の吸収低下を助長します。また運動症状の悪化につながります。
-
3.積極的なリハビリテーション:姿勢反射障害による転倒には注意しなければいけませんが、転倒を恐れるあまり使わない事による筋力低下は、運動症状の悪化につながり更に動けなくなるという悪循環となってしまいます。嚥下障害がある方は、嚥下リハビリも積極的に行うことが機能維持に重要です
南京都病院での取り組み
パーキンソン病は、外来通院で殆ど症状がコントロール可能な方から、自力歩行不能で全介助となる方まで様々な病態を生じます。時には、無動が嚥下機能に生じることにより、胃瘻という栄養摂取補助処置が必要になる場合もあります。
当科では、パーキンソン病の全ての重症度の病態に対応し、生活改善のための薬剤調節、処置を行っております。また、パーキンソン病に対する新規薬剤を積極的に導入しており、様々な症状に対応出来るように努めております。新薬の開発に欠かせない治験参加にも積極的に取り組んでおり、ご希望の方で条件が合う場合にはご参加いただいております(治験は行われていない時期もあります)
当科は、通常の脳神経内科外来だけでなく、「パーキンソン外来」(初診)でもパーキンソン病やパーキンソン症候群の患者さんの診療に取り組んでいます。「パーキンソン外来」の受診には、かかりつけ医からの紹介が原則として必要ですが、紹介がない場合でもお気軽にご相談ください。また、当院は神経難病専門病棟をもち、パーキンソン病を熟知したスタッフによるケアを提供しております。加えて、入院及び外来患者さんを対象に、理学療法士、作業療法士、言語療法士による個々のパーキンソン病症状に対応したリハビリテーションを行っております。軽症の方については、パーキンソン病治療に特化したリハビリプログラムであるLSVT®BIGを4週間の入院で行っています。
